Por Kai Kupferschmidt
A Edward Holmes no le gusta hacer predicciones, pero el año pasado arriesgó algunas. Una y otra vez, la gente le había preguntado a Holmes, un experto en evolución viral de la Universidad de Sydney, cómo esperaba que cambiara el SARS-CoV-2. En mayo de 2020, 5 meses después de la pandemia, comenzó a incluir una diapositiva con sus mejores conjeturas en sus charlas. El virus probablemente evolucionaría para evitar al menos algo de inmunidad humana, sugirió. Pero probablemente haría que las personas se enfermaran menos con el tiempo, dijo, y habría pocos cambios en su infectividad. En resumen, parecía que la evolución no jugaría un papel importante en el futuro cercano de la pandemia.
«Un año después, se ha demostrado que estaba bastante equivocado en todo», dice Holmes.
Bueno, no todos: el SARS-CoV-2 evolucionó para evitar mejor los anticuerpos humanos. Pero también se ha vuelto un poco más virulento y mucho más infeccioso, lo que ha provocado que más personas se enfermen. Eso ha tenido una enorme influencia en el curso de la pandemia.
La cepa Delta que circula ahora, una de las cuatro «variantes de preocupación» identificadas por la Organización Mundial de la Salud, junto con cuatro «variantes de interés», es tan radicalmente diferente del virus que apareció en Wuhan, China, a fines de 2019, que muchos países se han visto obligados a cambiar su planificación ante una pandemia. Los gobiernos se esfuerzan por acelerar los programas de vacunación al tiempo que prolongan o incluso reintroducen el uso de mascarillas y otras medidas de salud pública. En cuanto al objetivo de alcanzar la inmunidad colectiva (vacunar a tantas personas que el virus simplemente no tiene adónde ir) «Con la aparición de Delta, me di cuenta de que es simplemente imposible lograrlo», dice Müge Çevik, especialista en enfermedades infecciosas en el Universidad de St. Andrews.
Sin embargo, el período más tumultuoso en la evolución del SARS-CoV-2 aún puede estar por delante de nosotros, dice Aris Katzourakis, biólogo evolutivo de la Universidad de Oxford. Ahora hay suficiente inmunidad en la población humana para impulsar una competencia evolutiva, presionando al virus para que se adapte aún más. Al mismo tiempo, gran parte del mundo todavía está abrumado por las infecciones, lo que le da al virus muchas oportunidades de replicarse y producir nuevas mutaciones.
Sin embargo, predecir a dónde conducirán esos factores preocupantes es tan complicado como lo fue hace un año y medio. «Somos mucho mejores para explicar el pasado que para predecir el futuro», dice Andrew Read, biólogo evolutivo de la Universidad Estatal de Pensilvania, University Park. Después de todo, la evolución está impulsada por mutaciones aleatorias, que son imposibles de predecir. «Es muy, muy complicado saber qué es posible, hasta que sucede», dice Read. «No es física. No sucede en una mesa de billar».
Aún así, la experiencia con otros virus les da a los biólogos evolutivos algunas pistas sobre hacia dónde se puede dirigir el SARS-CoV-2. Los cursos de brotes pasados muestran que el coronavirus podría volverse incluso más infeccioso de lo que Delta es ahora, dice Read: «Creo que hay muchas expectativas de que este virus continuará adaptándose a los humanos y mejorará cada vez más con nosotros». Lejos de hacer que las personas estén menos enfermas, también podría evolucionar para volverse aún más letal, como lo han hecho algunos virus anteriores, incluida la gripe de 1918. Y aunque las vacunas COVID-19 se han mantenido bien hasta ahora, la historia muestra que el virus podría evolucionar más para eludir su efecto protector, aunque un estudio reciente en otro coronavirus sugiere que podría llevar muchos años, lo que dejaría más tiempo para adaptar las vacunas a la amenaza cambiante.
Explicando el pasado
El propio Holmes subió uno de los primeros genomas del SARS-CoV-2 a Internet el 10 de enero de 2020. Desde entonces, se han secuenciado y publicado más de 2 millones de genomas, pintando una imagen exquisitamente detallada de un virus cambiante. «No creo que hayamos visto nunca ese nivel de precisión al observar un proceso evolutivo», dice Holmes.
Entender la interminable corriente de mutaciones es complicado. Cada uno es solo un pequeño ajuste en las instrucciones sobre cómo producir proteínas. Las mutaciones que terminan propagándose dependen de cómo les vaya en el mundo real a los virus que portan esas proteínas modificadas.
La gran mayoría de las mutaciones no dan ninguna ventaja al virus y es difícil identificar las que sí lo hacen. Hay candidatos obvios, como mutaciones que cambian la parte de la proteína de pico, que se encuentra en la superficie del virus, que se une a las células humanas. Pero los cambios en otras partes del genoma pueden ser igualmente cruciales, pero son más difíciles de interpretar. Las funciones de algunos genes ni siquiera están claras, y mucho menos qué podría significar un cambio en su secuencia. El impacto de cualquier cambio en la aptitud del virus también depende de otros cambios que ya ha acumulado. Eso significa que los científicos necesitan datos del mundo real para ver qué variantes parecen estar despegando. Solo entonces podrán investigar, en cultivos celulares y experimentos con animales, qué podría explicar ese éxito viral.
El cambio más sorprendente en el SARS-CoV-2 hasta ahora ha sido su capacidad mejorada para propagarse entre humanos. En algún momento temprano en la pandemia, el SARS-CoV-2 adquirió una mutación llamada D614G que lo hizo un poco más infeccioso. Esa versión se extendió por todo el mundo; casi todos los virus actuales descienden de él. Luego, a fines de 2020, los científicos identificaron una nueva variante, ahora llamada Alpha, en pacientes en Kent, Reino Unido, que era aproximadamente un 50% más transmisible. Delta, visto por primera vez en India y ahora conquistando el mundo, es entre un 40% y un 60% más transmisible que Alpha.
Adquisiciones hostiles
Las variantes del SARS-CoV-2 comenzaron a surgir en 2020. Alpha aumentó en muchos países a principios de 2021, luego fue reemplazado en gran medida por Delta. Otras dos variantes preocupantes, Beta y Gamma, representan un número menor de casos.
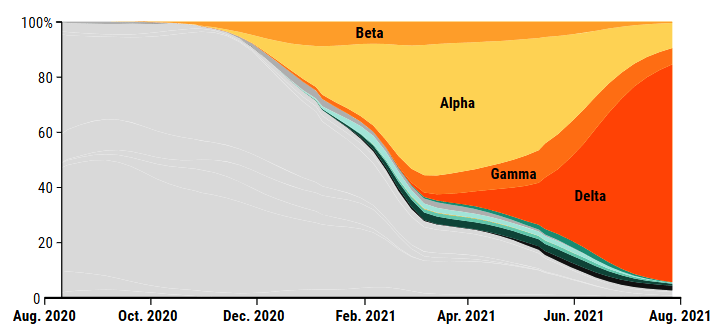
(DATOS) NEXTSTRAIN; GISAID
Read dice que el patrón no es ninguna sorpresa. «La única forma en que no podría aumentar la infecciosidad sería si el virus apareciera en humanos tan perfecto para infectar a los humanos como podría ser, y la posibilidad de que eso suceda es increíblemente pequeña», dice. Pero Holmes se sorprendió. «Este virus ha subido tres niveles en un año y eso, creo, fue la mayor sorpresa para mí», dice Holmes. «No me di cuenta de lo mucho que podía llegar el virus».
Bette Korber del Laboratorio Nacional de Los Alamos y sus colegas sugirieron por primera vez que D614G, la mutación temprana, estaba tomando el control porque mejoraba la propagación del virus. Ella dice que el escepticismo sobre la capacidad del virus para evolucionar era común en los primeros días de la pandemia, y algunos investigadores dicen que la aparente ventaja del D614G podría ser pura suerte. «Hubo una resistencia extraordinaria en la comunidad científica a la idea de que este virus podría evolucionar a medida que la pandemia crecía en gravedad en la primavera de 2020», dice Korber.
Después de todo, los investigadores nunca habían visto un virus completamente nuevo propagarse y evolucionar tan ampliamente en humanos. «Estamos acostumbrados a tratar con patógenos que han estado en la humanidad durante siglos, y su curso evolutivo se establece en el contexto de haber sido un patógeno humano durante muchos, muchos años», dice Jeremy Farrar, director de Wellcome Trust. Katzourakis está de acuerdo. «Esto puede haber afectado nuestras experiencias previas y condicionado a muchos a pensar de una manera particular», dice.
Otro problema más práctico es que las ventajas del virus en el mundo real no siempre aparecen en cultivos celulares o modelos animales. «No hay forma de que alguien haya notado algo especial acerca de Alpha solo a partir de datos de laboratorio», dice Christian Drosten, virólogo del Hospital Universitario Charité en Berlín. Él y otros todavía están averiguando qué, a nivel molecular, les da a Alpha y Delta una ventaja.
Alpha parece unirse con más fuerza al receptor ACE2 humano, el objetivo del virus en la superficie celular, en parte debido a una mutación en la proteína de pico llamada N501Y. También puede ser mejor para contrarrestar los interferones, moléculas que forman parte de las defensas inmunitarias virales del cuerpo. Juntos, esos cambios pueden reducir la cantidad de virus necesaria para infectar a alguien: la dosis infecciosa. En Delta, uno de los cambios más importantes puede ocurrir cerca del sitio de división de la furina en el pico, donde una enzima humana corta la proteína, un paso clave que permite que el virus invada las células humanas. Una mutación llamada P681R en esa región hace que la escisión sea más eficiente, lo que puede permitir que el virus ingrese a más células más rápido y conducir a un mayor número de partículas de virus en una persona infectada. En julio, Investigadores chinos publicaron una preimpresión que muestra que Delta podría conducir a niveles de virus en muestras de pacientes 1000 veces más altos que en variantes anteriores. Se está acumulando evidencia de que las personas infectadas no solo propagan el virus de manera más eficiente, sino también más rápida, lo que permite que la variante se propague aún más rápidamente.
Compensaciones mortales
Las nuevas variantes de SARS-CoV-2 también pueden causar una enfermedad más grave. Por ejemplo, un estudio en Escocia encontró que una infección con Delta tenía aproximadamente el doble de probabilidades de conducir a la hospitalización que con Alpha.
No sería la primera vez que una enfermedad emergente se agrava rápidamente. La pandemia de influenza de 1918-1919 también parece haber causado enfermedades más graves con el paso del tiempo, dice Lone Simonsen, epidemióloga de la Universidad de Roskilde que estudia pandemias pasadas. «Nuestros datos de Dinamarca sugieren que fue seis veces más letal en la segunda ola».
Una noción popular sostiene que los virus tienden a evolucionar con el tiempo para volverse menos peligrosos, lo que permite que el anfitrión viva más tiempo y propague el virus más ampliamente. Pero esa idea es demasiado simplista, dice Holmes. «La evolución de la virulencia ha demostrado ser arenas movedizas para los biólogos evolutivos», dice. «No es una cosa simple».
Dos de los ejemplos mejor estudiados de evolución viral son el virus del mixoma y el virus de la enfermedad hemorrágica del conejo, que fueron liberados en Australia en 1960 y 1996, respectivamente, para diezmar poblaciones de conejos europeos que estaban destruyendo tierras de cultivo y causando estragos ecológicos. El virus del mixoma inicialmente mató a más del 99% de los conejos infectados, pero luego evolucionaron cepas menos patógenas, probablemente porque el virus estaba matando a muchos animales antes de que tuvieran la oportunidad de transmitirlo. (Los conejos también evolucionaron para ser menos susceptibles.) El virus de la enfermedad hemorrágica del conejo, por el contrario, se volvió más letal con el tiempo, probablemente porque el virus se propaga por moscas moscas que se alimentan de los cadáveres de los conejos, y una muerte más rápida aceleró su propagación.

ARCHIVOS NACIONALES DE AUSTRALIA
Otros factores aflojan las restricciones sobre la letalidad. Por ejemplo, una variante de virus que puede superar a otras variantes dentro de un anfitrión puede terminar dominando incluso si enferma al anfitrión y reduce la probabilidad de transmisión. Y una suposición sobre las enfermedades respiratorias humanas puede no siempre ser válida: que un virus más leve, por ejemplo, uno que no lo haga meterse en la cama, podría permitir que una persona infectada propague más el virus. En el SARS-CoV-2, la mayor parte de la transmisión ocurre al principio, cuando el virus se está replicando en las vías respiratorias superiores, mientras que la enfermedad grave, si se desarrolla, llega más tarde, cuando el virus infecta las vías respiratorias inferiores. Como resultado, una variante que enferma al anfitrión podría propagarse tan rápido como antes.
Medidas evasivas
Desde el comienzo de la pandemia, los investigadores se han preocupado por un tercer tipo de cambio viral, quizás el más inquietante de todos: que el SARS-CoV-2 podría evolucionar para evadir la inmunidad provocada por infecciones naturales o vacunas. Ya han surgido varias variantes con cambios deportivos en la superficie de la proteína de pico que la hacen menos fácil de reconocer por los anticuerpos. Pero aunque la noticia de estas variantes ha provocado un temor generalizado, su impacto hasta ahora ha sido limitado.
Derek Smith, biólogo evolutivo de la Universidad de Cambridge, ha trabajado durante décadas en la visualización de la evasión inmune en el virus de la influenza en los llamados mapas antigénicos. Cuanto más separadas estén las dos variantes en los mapas de Smith, menos protegen los anticuerpos contra un virus contra el otro. En una preimpresión publicada recientemente, el grupo de Smith, junto con el grupo de David Montefiori en la Universidad de Duke, ha aplicado el enfoque para mapear las variantes más importantes de SARS-CoV-2.
Los nuevos mapas colocan la variante Alpha muy cerca del virus Wuhan original, lo que significa que los anticuerpos contra uno aún neutralizan al otro. La variante Delta, sin embargo, se ha alejado aún más, aunque no evade completamente la inmunidad. «No es un escape inmune en la forma en que la gente piensa en un escape en términos un poco caricaturescos», dice Katzourakis. Pero es un poco más probable que Delta infecte a personas completamente vacunadas que las variantes anteriores. «Muestra el posible comienzo de una trayectoria y eso es lo que me preocupa», dice Katzourakis.
Otras variantes han evolucionado a una mayor distancia antigénica del virus original que Delta. Beta, que apareció por primera vez en Sudáfrica, ha viajado más lejos en el mapa, aunque la inmunidad natural o inducida por vacunas todavía protege en gran medida contra ella. Y los intentos de Beta de escapar pueden tener un precio, ya que Delta lo ha superado en todo el mundo. «Probablemente sea el caso de que cuando un virus cambia para escapar de la inmunidad, pierde otros aspectos de su aptitud», dice Smith.
El mapa muestra que, por ahora, el virus no se mueve en ninguna dirección en particular. Si el virus de Wuhan original es como una ciudad en el mapa de Smith, el virus ha estado tomando trenes locales para explorar el área circundante, pero no ha viajado a la siguiente ciudad, todavía no.
Prediciendo el futuro
Aunque es imposible predecir exactamente cómo se desarrollará la infecciosidad, virulencia y evasión inmunológica en los próximos meses, algunos de los factores que influirán en la trayectoria del virus son claros.
Uno es la inmunidad que ahora se está construyendo rápidamente en la población humana. Por un lado, la inmunidad reduce la probabilidad de que las personas se infecten y puede obstaculizar la replicación viral incluso cuando lo están. «Eso significa que surgirán menos mutaciones si vacunamos a más personas», dice Çevik. Por otro lado, cualquier variante de escape inmune ahora tiene una gran ventaja sobre otras variantes.
De hecho, el mundo probablemente esté en un punto de inflexión, dice Holmes: con más de 2 mil millones de personas que han recibido al menos una dosis de vacuna y cientos de millones más se han recuperado del COVID-19, las variantes que evaden la inmunidad ahora pueden tener una ventaja más grande. que los que son más infecciosos. Algo similar parece haber sucedido cuando surgió una nueva cepa de influenza H1N1 en 2009 y causó una pandemia, dice Katia Kölle, bióloga evolutiva de la Universidad de Emory. Un artículo de 2015 encontró que los cambios en el virus en los primeros 2 años parecían hacer que el virus fuera más hábil en la transmisión de persona a persona, mientras que los cambios posteriores a 2011 fueron principalmente para evitar la inmunidad humana.
Puede que ya sea más difícil para el SARS-CoV-2 lograr grandes avances en la infecciosidad. «Existen algunos límites fundamentales para exactamente qué tan bueno puede llegar a transmitirse un virus y, en algún momento, el SARS-CoV-2 llegará a esa meseta», dice Jesse Bloom, biólogo evolutivo del Centro de Investigación del Cáncer Fred Hutchinson. «Creo que es muy difícil decir si esto ya es donde estamos o si todavía va a suceder». El virólogo evolutivo Kristian Andersen de Scripps Research supone que el virus todavía tiene espacio para desarrollar una mayor transmisibilidad. «El límite conocido en el universo viral es el sarampión, que es aproximadamente tres veces más transmisible de lo que tenemos ahora con Delta», dice.
Raspando la superficie
Los investigadores que intentan comprender qué cambios genéticos hacen que las variantes del SARS-CoV-2 sean más exitosas se han centrado en la proteína de pico, que se adhiere a la superficie viral y se une a las células humanas. Alfa, Beta y Delta tienen mutaciones en tres áreas clave de la proteína que pueden afectar la infecciosidad del virus y su capacidad para eludir el sistema inmunológico.
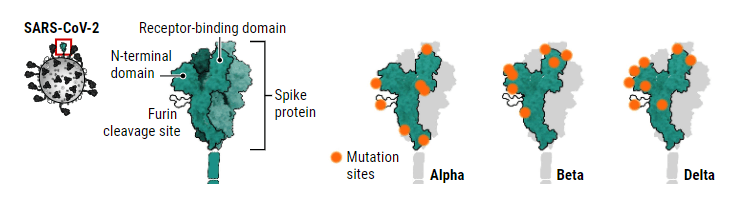
(DATOS) E. WALL ET AL. , THE LANCET , 397: 10292, 2331 (2021)
Los límites del escape inmunológico son igualmente inciertos. Los mapas antigénicos de Smith muestran el espacio que el virus ha explorado hasta ahora. Pero, ¿puede llegar mucho más lejos? Si las variantes en el mapa son como pueblos, entonces ¿dónde están los límites naturales del país? ¿Dónde comienza el océano? Una pista crucial será dónde aparecerán las siguientes variantes en el mapa, dice Smith. Beta evolucionó en una dirección alejada del virus original y Delta en otra. «Es demasiado pronto para decir esto ahora, pero podríamos estar dirigiéndonos a un mundo donde hay dos serotipos de este virus que también tendrían que ser considerados en cualquier vacuna», dice Drosten.
El escape inmunológico es tan preocupante porque podría obligar a la humanidad a actualizar sus vacunas continuamente, como sucede con la gripe. Sin embargo, las vacunas contra muchas otras enfermedades, como el sarampión, la poliomielitis y la fiebre amarilla, por ejemplo, se han mantenido eficaces durante décadas sin actualizaciones, incluso en los raros casos en los que aparecieron variantes que eluden el sistema inmunitario. «Hubo una gran alarma alrededor del 2000 de que tal vez tendríamos que reemplazar las vacunas contra la hepatitis B», porque había aparecido una variante de escape, dice Read. Pero la variante no se ha extendido por todo el mundo: puede infectar a los contactos cercanos de una persona infectada, pero luego desaparece. Aparentemente, el virus se enfrenta a un compromiso entre transmisibilidad y escape inmunológico. Es probable que estas compensaciones también existan para el SARS-CoV-2.
Algunas pistas sobre el camino futuro del SARS-CoV-2 pueden provenir de coronavirus con una historia mucho más larga en humanos: aquellos que causan resfriados comunes. Se sabe que algunos reinfectan a las personas, pero hasta hace poco no estaba claro si eso se debe a que la inmunidad en las personas recuperadas disminuye o porque el virus cambia de superficie para evadir la inmunidad. En un estudio publicado en abril en PLOS Pathogens , Bloom y otros investigadores compararon la capacidad de los sueros humanos tomados en diferentes momentos en las últimas décadas para bloquear el virus aislado al mismo tiempo o más tarde. Demostraron que las muestras podían neutralizar cepas de un coronavirus llamado 229E aisladas aproximadamente al mismo tiempo, pero no siempre fueron efectivas contra el virus de 10 años o más después. Evidentemente, el virus había evolucionado para evadir la inmunidad humana, pero había tardado 10 años o más.
«El escape inmunológico evoca esta falla catastrófica de la inmunidad cuando en realidad se trata de una erosión inmunológica», dice Bloom. «En este momento, parece que el SARS-CoV-2, al menos en términos de escape de anticuerpos, en realidad se está comportando de manera muy similar al coronavirus 229E».
Otros están investigando el propio SARS-CoV-2. En una preimpresión publicada este mes, los investigadores manipularon el virus para saber cuánto tiene que cambiar para evadir los anticuerpos generados en los receptores de la vacuna y en los pacientes recuperados. Descubrieron que se necesitaban 20 cambios en la proteína de pico para escapar casi por completo de las respuestas de anticuerpos actuales. Eso significa que el listón para escapar por completo es alto, dice uno de los autores, el virólogo Paul Bieniasz de la Universidad Rockefeller. «Pero es muy difícil mirar dentro de una bola de cristal y decir si será fácil de adquirir para el virus o no», dice.
«Parece plausible que el verdadero escape inmunológico sea difícil», concluye William Hanage de la Escuela de Salud Pública TH Chan de Harvard. «Sin embargo, el contraargumento es que la selección natural es un gran solucionador de problemas y el virus solo está comenzando a experimentar una presión real para evadir la inmunidad».
Y el virus tiene trucos bajo la manga. Los coronavirus son buenos para recombinarse, por ejemplo, lo que podría permitir que surjan nuevas variantes de repente al combinar los genomas y las propiedades de dos variantes diferentes. En los cerdos, la recombinación de un coronavirus llamado virus de la diarrea epidémica porcina con cepas vacunales atenuadas de otro coronavirus ha dado lugar a variantes más virulentas de PEDV. «Dada la biología de estos virus, la recombinación puede ser un factor en la evolución continua del SARS-CoV-2», dice Korber.
Dada toda esa incertidumbre, es preocupante que la humanidad no haya hecho un gran trabajo para limitar la propagación del SARS-CoV-2, dice Eugene Koonin, investigador del Centro Nacional de Información Biotecnológica de EE. UU. Algunas variantes peligrosas solo pueden ser posibles si el virus ataca a una combinación ganadora muy rara de mutaciones, dice. Podría tener que replicarse una cantidad astronómica de veces para llegar allí. «Pero con todos estos millones de personas infectadas, es muy posible que encuentre esa combinación».
De hecho, agrega Katzourakis, los últimos 20 meses son una advertencia para nunca subestimar la evolución viral. «Muchos todavía ven a Alpha y Delta como algo tan malo como las cosas se van a poner», dice. «Sería prudente considerarlos como pasos en una posible trayectoria que pueden desafiar aún más nuestra respuesta de salud pública».
Fuente: Science

